提言「地域包括支援の実践・取組の紹介」
医療法人社団尾道市医師会
会長 片 山 壽
2015年の高齢者介護という報告書を皆様ご存知かと思いますが、この時の推定高齢化率が26%と算出されております。ところが尾道市は本年度4月の集計で一市二町が合併されて人口が12万人となり、高齢化率は既に26%に到達しました。ですから国で勧めている2015年の高齢者介護予測の状況というのは、現在の尾道市の現状そのものなのです。
それを見越したわけではないのですが、私共は1994年から高齢化率の高い地域に対して尾道市医師会にてプロジェクトを展開しております。このプロジェクト展開時における尾道市の高齢化率が19.24%でした。そして95年が19.8%です。国全体の高齢化率は先日20%に到達しましたので、間違いなく95年の時点における尾道市の高齢化は国全体より10年進んでいたということがわかります。
また2006年に一市一町を合併しますと、尾道市の高齢化率は27%になります。
さて、私共は94年から様々な試行錯誤を行ってまいりました。これは地域ケアの再編ということも視野にいれておりました。
当時、私が現実的にどのような状態であったかということですが、私のところは診療所で介護事業などは何もやっていませんし、私だけしか医師もいない。来院している患者さんの平均年齢は73歳、在宅の患者さんの平均年齢は81歳です。また、私は東京で勤務医を経て尾道へ戻り、21年が経過しておりました。
尾道の医師会では、包括的なシステムができていないと在宅の主治医が支援に関する機能を果たせないと考えておりました。ここに介護保険が96〜97年ごろに浮上してまいりまして、車にたとえるならば車体にエンジンを組み込んだ状態になったと私は表現しております。
そして2000年から急速に介護保険が始まりますので、それまでの間に徹底的に研修やシステムの整備を完了させました。そういった経験からなのですが、ケアマネジメントは動かしてみなければどうなるのか判らないという事が断言できます。ケアマネジメントの現場が変わるための理論が必要でした。
そこで社会福祉協議会と合体し、民生委員とも合体を行っていました。これを私どもは「新地域ケア」と呼んでおりますが、地域内のケアマネジメントも落ち着いて動けますし、特に行政も楽になりました。これは地域特性を考えて課題解決型のシステムで進めようと考えた末のことでした。
このシステムは地域包括支援センターの考え方とほぼ同じであろうと思います。
さて、先ほども引用しました研究報告書の中で「施設」と「在宅」の二元論をやめて「地域」に統合するという考え方は、優れた集約方法だったと思います。できれば在宅で過ごし、個人の尊厳が守られるといいのですが、これを達成するにはやはり単体のサービスをいくらがんばっても、医者だけががんばってもダメで、地域全体がそれに適した形になっていないと難しいんです。
地域ケアというのは、今までのようにただ様々な団体が存在するだけでは実行できなくて、包括性ということで、それらがきちんと連携していなければならないのです。
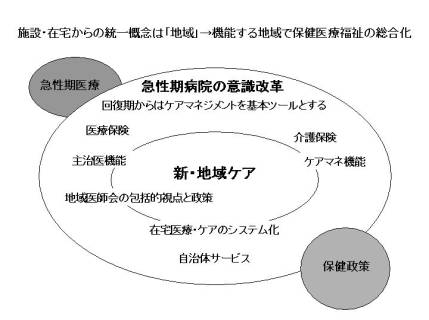
次に、これが尾道の新地域ケアのシステム概念図なのですが、急性期医療が後ろについて、保健政策が前面に出ています。
これをもっと詳細にしたものが下の図になります。
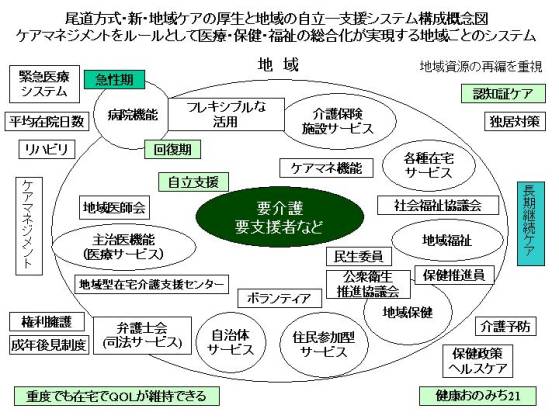
このように介護保険サービスは、地域ケアの中では小さな範囲しか占めていないということがわかると思います。
むしろ地域福祉とかその他医療関係者の範囲のほうが非常に大きいと思います。
さらに他の機能が繋がって地域支援の輪を作るわけですが、この図を見てもわかるとおり、新しい資源は必要ではなく、既存のもので充分地域支援の輪を作っていけるのです。地域資源の再編成を行えばいいのです。
尾道市は地域資源の再編成を行ったので、安上がりで地域支援の輪を作り上げることができました。例えば新しい施設を何億もかけて作るよりは、既存の施設のスタッフのAとBを入れ替えて、システムがスムーズに動くようにすることの方が重要だということなのです。
これらのものとケアマネージメントが一体となってつながり、地域支援が動いて、系統的な包括支援ができる。これで長期継続ケアを行っていくわけです。
認知症対策においても、このシステムがあれば対応が可能です。
また疾病との関係も私たち医療者には重要な事です。
私たちがロングターム・ケアマネジメントプログラムと登録しているものについてですが、在宅で様々なサービスを受けている高齢者の方が、生活していれば当然転倒をしたり、肺炎になったり、時には腸閉塞で入院をしたりします。時には脳卒中で麻痺が残ったりと、運動機能に障害が残ってしまいますが、それでも在宅で生活できるようでしたら、この時点でカンファレンスを受けていただいて後はご自宅へ帰っていただくことになります。このカンファレンスには在宅のチームが参加します。
ただ在院日数短縮という政策がありますので、ここでもう少し機能を上げなければ帰れないという場合、ここで回復期に必要な施設を使います。また、全ての老人保健施設に在宅プログラムをもっていますので、こちらから在宅へと移行していただきます。
しかしこの場合は在宅プログラムに変えるというのではなく、新地域ケアの自立プログラムに変えていただくという形になります。
ここで先ほどの図をもう一度見ていただくと、医療と介護はケアマネジメントで繋がっているのがわかると思います。また急性期医療とも繋がり、急性期→回復期→維持期の円を形づくることになります。そしてこの円を何度もぐるぐると回る方もいるわけです。
これはエバリュエーション&マネージメントのサイクルチャートということになります。機能評価をして、計画・運営を行うという意味です。あてずっぽうではなく、一回一回カンファレンスを開き、本人の機能状況を記録し、意見を集約して評価を下すのです。
例えば2003年に開いたカンファレンスでは、独居の高齢者だったため、民生委員の方に参加をしていただいております。
2004年に骨折した高齢者のカンファレンスを病院で行った際にも、民生委員の方に参加をしていただき、また皮膚科の疾患もありましたので、皮膚科の開業医も同席しました。
次に老健施設において行われるカンファレンスは、在宅へ戻るためのものですが、この場合にも民生委員の方が参加しています。
カンファレンスには最初入院した病院のスタッフと、老健のスタッフ、そして在宅のスタッフが全員揃うことになります。こうすると、介護や支援を受ける方の情報がそれぞれにいきわたることとなり、状態に対する共通認識が生まれます。
こうして主治医のチャンネル、看護のチャンネル、民生委員のチャンネル、介護のチャンネル、地域チャンネルと5つのチャンネル全てから情報が集まります。
こうやってプログラムをされていますと、これだけの情報があっても退院以前のカンファレンスは10分〜20分で集約ができるのです。それからこのシステムで、介護保険を利用して急性期の退院支援体制を変えることもできました。
また、当人が退院後に入所した老健施設を退所するときにも、同じようにカンファレンスが行われます。
結果として、独居支援として急性期病院から老健施設へ移ることでワンクッションを置き、それから在宅へ切り替えることによって、独居支援を成立させます。
結局この方には地域全体のサービスが提供されたわけですが、このシステムを新地域包括支援センターで行っていただくということになるかと思います。
また、三年前の事例では認知症の方も独居の生活に戻られた例もあります。現在も大変いい状態を保って独居で過ごされています。2003年にカンファレンスを開いたのですが、このときにも民生委員の方が参加され、その方の助力によってさらに重層的な支援を受け、介護保険の利用分についてもホームヘルパーの利用だけで上手く生活を送ることが出来ています。
このことからも、規定のメニューだけしか支援を受けられないということであれば、包括的支援という発想そのものが思い浮かばないと思われます。
また、介護保険だけでは認知症の対応ができないということでもあります。医療支援でも相当サポートが入らないといけない。
結局、尾道のシステムというのはネットワークシステムというのではなく、主治医がそれぞれに機能を果たしていって、それが繋がっていっているということなのです。人と人とのつながりと共通認識があって初めてそれが成功するのです。
カンファレンスをしてケアプランを作る。共通の関係者が場を設定して集まり、関係者の合議と当事者の了承を得て計画を立てるというのが尾道のやり方です。そしてケアプランというのは介護保険の領域だけではありません。そのためケアプランを作ろうとすれば介護保険以外の領域を含むチームが出来上がるのです。
ケアプランが総合性を持ちますと、それは地域連携プランとなります。
ケアマネジメントには予防から栄養までありとあらゆる要素が含まれています。廃用症候群の予防も含まれていますので、ケアマネジメントを深めることで介護予防も実行が可能になるのです。
これを地域一体で行うと、今まで命題であるかのように言われていた「保険・福祉・医療の総合化」を実現できることになるのです。
またケアカンファレンスは地域におけるシステム作りの手法の一つとして大変有効であったと考えております。
尾道における地域包括支援システムは、これらのシステムと人と人とのつながりでできているのです。
結局包括支援というのは、ここまでが介護保険で、ここまでが医療という線引きができないものなのです。尾道では「介護保険ではここまでしかできない」と言う人がいたら、申し訳ないけれどケアマネージメントはしていただけないことにしています。包括支援ができなければケアマネージャーとはいえないと考えているからです。
例えば地域でいいますと、独居の高齢者のカンファレンスには民生委員の方に入ってもらいますし、社協のケアマネージャーが参加します。次の年にはリハビリを強化するプランを作る為、専門家が入って回復に向けてのカンファレンスを行います。
こういった何年にもわたる継続的な支援を、同じメンバーに必要な人員を加えながら行っていくのです。
尾道の高齢化が10年進んでいますとお話しましたが、その中でも深刻な問題は「独居」です。国の推計では、2015年には高齢者世帯が1,700万、一人暮らしが5,570万世帯となっています。一方尾道で最近調査したところによると、一人暮らしの高齢者世帯が4338件になりました。高齢者を含む世帯も一万件を超えております。このような状況なので、当然民生委員の方とご一緒する仕事が多く発生いたします。
今まで民生委員の方々というのは、生活保護のことなど様々なお仕事をされていたわけです。1917年に民生委員の源である救世顧問制度が始まっていますので、そこから考えると民生委員というのは大変古い制度です。
カンファレンスで一緒に仕事をし、長期継続ケアに携わっていく事で、被介護者は大変重層的な支援を受けられるわけです。また、こうして機能分担をしていくことで、民生委員の方からも物事の整理をしやすいという意見を頂きました。
民生委員の方にカンファレンスに参加していただく事で、従来の福祉制度と介護保険制度が繋がることになるのです。これが包括支援制度の第一歩と考えております。ケアカンファレンスを標準化すれば、尾道と同じように行うことは可能だと思います。
最後に医療に関する部分についてですが、急性期医療から意識のない方を在宅へ帰すときのカンファレンスを事例として挙げます。
場所はナースステーションで行いました。最後を家で看取りたいという奥様の意思により、カンファレンスが行われることになりました。
退院するために生じる課題がいくつもありました。意識がないというだけでも様々な問題が出てきます。方針として24時間体制で対応するという形で、奥様の頑張りをサポートすることとなりました。このとき在宅医療の受け皿として主治医を私が担当しました。耳鼻科や内科、前立腺がんがあるので泌尿器科などの医師も参加しました。
また退院されてから一ヶ月〜45日経過した時点で一度モニタリングカンファレンスを行いました。これは退院時のカンファレンスに関する微調整と、新しい問題が出ていないか再確認を行うためです。
さらに1月になりますと感染症が流行る時期ですので、モニタリングカンファレンスを行います。このときには訪問看護の担当者が非常に重要となります。同時に歯科の先生は口腔ケアを行い、時間の経過と共に多用な疾患が現れますので、皮膚科の先生が往診を行ってくれています。
その後緊急で四日間のチェック入院も行いました。
こういった流れをみていきますと、我々は「介護保険」を行っているのではなく「地域医療」を行っているのだと思います。カンファレンスにおいても、その内容の80%が医療で、介護は残りの20%程度です。但し、これは逆の場合もあります。
このように利用者・介護者・主治医・耳鼻科の診療医・泌尿器科医・口腔歯科・皮膚科・訪問看護ステーションによる24時間訪問介護など、急性期病院がバックアップをしています。それに在宅の介護スタッフが加わり、モニタリングカンファレンスなどを行いました。
ようするに包括医療の必要圏というのは、地域医療連携型の在宅医療。そこには急性期病院を含んでいなければなりません。そしてケアマネジメントで、他職種の協働体制が整っていることが必要です。
今まで退院時のカンファレンスというものを、退院する患者さんが受けたことはないんです。一定の業務としてスタッフが患者さんの部屋に集まり、カンファレンスを行いました。
これらの流れは、一般に「病院難民」などという言葉があるようですけれども、それを解消するためにも、急性期病院であってもカンファレンスが必要であると考えて居ます。
他職種協働を進める上で、社協と医師会が合体し、民生委員とケアマネージャーの合同勉強会なども開催しました。勉強会には400名ほどが参加しました。また、社民連協という医師会・社協・更に二年遅れて民生委員の協議会も合体しました。
ここまで達成するのに10年かかりました。けれど、私は10年で達成できて良かったと考えております。
何よりも嬉しいと思ったのは、現在主治医機能と民生委員の接点が70%以上あるというデータが出たことです。
以上、ご静聴ありがとうございました。