提言③「これからの地域ケアシステム」
~地域包括支援~
厚生労働省雇用均等・児童家庭局
総務課長 香 取 照 幸
外から今の介護保険について見ると、まだ道半ばなのではないかという気がします。村嶋先生からも「走りながら考える」というお話がありましたが、物事を一つ一つ抑えながら進むということができないので、アイスホッケーのようにまず玉を放り込んでから、人間がそれを追いかけていくようなことをしているわけではなくて、あまりにも大きな課題がいくつも僕達の前に立ちふさがっていて、同時に片付けていかなければならない。そのためには、包括性と継続性が行政にも現場にも求められているのではないかと考えています。
介護については、どうしても人にかかわるサービスのため、パーツでの議論が行われます。そこで制度はどういうものの考え方をして何がしたくて作ったのか、物事はどういう順番で詰めていくのかを議論すると、自ずと優先順位がわかってくるのではないかと思います。そういう意味でもっとカンファレンスを行って、もっといろんな議論を煮詰めていくことが必要なのではないかと思います。
さて、中身に入ります。

介護保険制度は現状では上手く回っていると思われます。その意味では医療保険のようにあと3年で破綻するというものではなく、これから十年、二十年経ち、高齢化率が20%、30%と増え、高齢者の単身世帯が300万、400万となっていく未来に向けて、今やらなければならないことについて、きちんと今のうちに手を打っておくというのが、今回の改正における考え方です。
今度の改革で頭の中にあったのは、これから高齢者の要介護が大きく変わっていくことです。それに対応しなければなりません。

二つ目は制度の持続性ということで、人口減少社会の中で、3分の1を占める高齢者を支えていく丸抱えのサービスを行うのは現実的に考えて不可能だと思われますので、可能な限り効率的に提供することが必要になります。ケアのあり方の改革という意味で言えば、サービスに依存して生きていくということではなくて、サービスは選び取り、利用するものです。意識の面でもサービスの利用の仕方の面でも、主体的にサービスを選び取るための自立支援という考え方が必要だと思います。
次にそれらを展開していく場は、地域社会ということになります。特に高齢者は住み慣れた地域の中で老後の生活を送るわけですから、地域生活の継続を支えるということが必要です。最初に申し上げた要介護の方や、痴呆性の高齢者など重度の方の生活を支えていく包括的なケアシステムを地域の中で作っていかなくてはなりません。
この三つが課題ということになります。
包括性と継続性という言葉が何度も出てきましたが、これは北欧の高齢者福祉三原則の基本でもあります。人生の継続性・サービスの継続性・ケアの包括性。
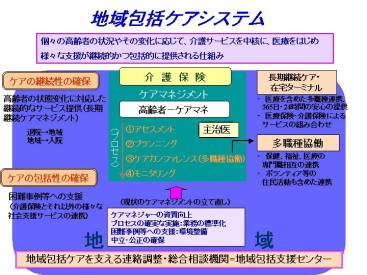
おそらくこれは永遠の課題だろうといわれています。それを地域の中で実現していくために、包括支援センターという一つの手を考えたのです。
先に結論めいたことを言ってしまいますと、包括ケアマネジメントといいますのは、これ自体が一つのシステムであり、道具であるということです。
さらに幾つかのコンセプトがあります。
一つは、一人の人について長期的にサービスを提供できるマネージメントを行うこと。マネージメント自体はケアではなく、様々なケアやサービス(医療・福祉・経済的なものなど)を横櫛で繋いでいき、対象者のオーダーメイドで組み立てていき、継続的に切れ目無く流していく、そういうオペレーションのシステムです。
従って地域という場でシステムを作れば、個々の制度を超えたもの「メタ制度」に必ずなってしまいます。
そのため地域包括支援センターは論理的にも介護保険を越えるものになります。多様なサービス多様なニーズを支えるためには、多様な専門職が関わるということになりますので、地域包括支援システムは本質的に「多職種協働」ということになります。同時に「多機関協働」ということにもなります。
おそらく今の日本の介護保険制度を前提とするならば、その中核を担うキーパーソンは主治医とケアマネージャーということになると思います。それと同時に公式・非公式な様々な制度や近隣のサポートを含めた地域の資源を、一人一人のために織り上げ、組み立てていくことになりますから、その資源をマネージャー達が利用できる形にネットワーク化していくという努力が必ず必要です。
尾道で社協(福祉サービス提供者)と連携することは、地域資源を動かすことができる主体としてパートナーに選んだのだと思いますし、更に地域の情報を持って一人一人の世話役となっている民生委員がネットワークに入るのは、ごく必然的なことだと思いました。

介護保険制度は市町村の努力もあってサービスも増えていますし、システムとしての介護保険は非常に上手くいっています。措置から契約へとか、サービスの選択など制度が非常に切り替わっているのですが、個々の現場で提供されているサービス・日常の中で提供されているケアの中身が、措置時代と比べて本当に変わったかという意味で言うと、実はまだ変わっていないと思います。あいかわらず「措置」の時代の感覚で、利用者が選ぶ利用者主体的に選択するサービスに切り替えるには、人間の頭の中身が制度と一緒に切り替えることが難しかったのだと推測しています。だからこそ、介護保険施行後に小規模多機能のケアであるとか、個別ケア、特養ユニットケアなど、ケアの改革が現場で行われることになったのでしょう。マネージメントは全く新しく導入された制度ですから、これが理解されて現場に定着するまでに何年か時間がかかります。
今度の地域包括支援センターでは、このマネージメントを核として位置づけて行こうということになっております。



予防についても注意を向けなければなりません。更に要介護者の発見と支援と保護と書いてありますが、これはファーストインテイクをきちんと作ることです。来るのを待つのではなく、自分の方から地域へ出て行き、高齢者の方と関わるという意味です。そして評価をきちんとすること。これは在宅介護センターで機能しているところと機能していない所があったためです。2015年の高齢者介護の中でまさに地域包括支援システムに言及されており、この段階で在宅介護支援センターのあり方を見直して機能強化したいという方針が出されていました。
これが申し上げた2015年の高齢者介護に記されていた記述です。

まずは、介護以外の様々なニーズについて考えること。まさに制度を超えた包括的ケアができるようにしていくことです。そして予防からターミナルまでの継続的なケア。そういったサービスを支える地域の基盤というものを作っていくことで、今の包括センターの機能である総合相談・予防・ケアマネジメント支援というのが実現するわけです。

2005年現在だと当り前のことのように思えますが、ケアマネジメント制度を作りたいと言った時に、日本の専門家はほとんどがまともに話を聞いてくれませんでした。
「そんなことができるわけがない」
「どこにそんな人がいる」
「一人一人にオーダーメイドサービスを作るだなんていっても、サービスの方が付いて来られないだろうから、絵に描いた餅になってしまうから無駄だ」
そんなことをいわれました。それでも、サービスは一生懸命作ればいつか追いついてくるだろうと思いました。利用者がサービスを選びとって使うのを支える為の専門職、サービスを調整し、利用者の立場になってサービスを選び、問題があればプランを組みかえる人が必要だと考えていました。
実際のところ、ケアマネージャーの養成から始めなければなりませんでしたので、道のりは険しいものでしたけれど、ここまでなんとか漕ぎつけました。
辿り着いた今、日本の介護保険制度について諸外国の人がどこに注目をしているかというと、このケアマネジメントのシステムなんです。確かにこのシステムを実践できている国というのは無いんです。北欧なども基本的には「措置」制度ですから、市町村の窓口で全部調整を行うんです。サービスが潤沢にあるのであまり問題になりませんが、本質的には措置制度で、実はケアマネージャーに類する人がいないんです。
そんなケアマネージャーについて、気づいた問題が色々とあります。先ほど田中先生が支援困難ケースについてお話されましたね。私どもも、介護保険制度でケアマネジメントをやってみて、改めて「介護保険制度を超えるもの」だと認識をしました。
そもそも介護のサービスとはどんなものか。今パソコンで「かいご」という言葉を変換すると「介護」の漢字が出てきますが、十年前は「悔悟」過ちを悔い改めるという漢字に変換されました。十年前に要介護高齢者を変換しようとすると「溶解後」高齢者と変換されてしまいました。
介護保険を作った時は、介護という言葉が定義されていなかったんです。
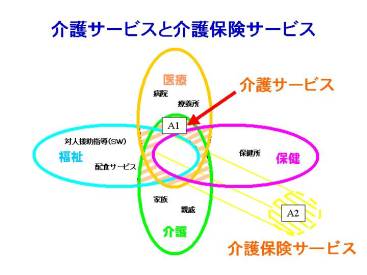
要するに、介護というのは保険・医療・福祉のことなのです。
我々の言う介護には「医療」に含まれるものもあります。訪問介護・居宅療養管理所・リハビリテーションが該当します。また、従来であれば「福祉」の枠の中にあるサービスもあります。特養も、ヘルパーもそうです。それから保健については、今介護保険で議論されているサービスのほとんどが保健の領域のものです。
それからインフォーマルなサービス。
これらが合わさった交差点のようになった所へ載っているのが「介護」というサービスです。従って介護の外縁というのは曖昧な線引きになってしまいます。医療と介護の境目や医療と福祉の境目というのは常に曖昧です。
介護保険で提供しているサービスと言うのは、このA1という積集合の更に中になります。介護でも介護保険の対象になっていないサービスもあります。制度上は、ケアマネージャーが調整する介護サービスというのはA2の部分だけです。ところが一人の人が必要とするサービスと言うのは、A1の部分以外にも医療や福祉の範囲にあたるサービスが必要な事がありますし、家族の手伝いや保健のサービスが必要な時もあります。
それから、今は介護のサービスを受けているけれど、急に入院することになるケースもあり、医療の側にニーズの比重が移ります。そうなるとこの枠の周りを大きく囲むように存在する「生活支援」という集合が必要になります。その中で高齢者が生活しているということになります。
するとケアマネージャーはA2の部分に該当する介護保険サービスを調整しながら、この人の自立を長期にわたって支えることができるとすれば、医療や福祉のどこかでサービスが済んでしまいます。
多くの支援困難ケースというのは、介護保険のツールでは解決できない問題をケアマネージャーが抱え、その問題をきちんと受け止めるシステムが地域にないのです。マネージャー同士が支えあったり、後方で支援する地域の下地がない。これは地域包括支援センターを考える上での大きなポイントになります。
今言ったことを簡単に整理すると、こういうことになります。
先ほど片山先生から、個々の高齢者の容態やニーズは変わります。先ほど在宅にいる人が倒れて急性期病院へ行き、病院から慢性期の病院へ行き、そこから老健施設に移ってリハビリを行い、最終的に自宅に帰ってくるというケースについてお話がありました。
多くの場合、状態の変化に伴って介護を受けたり病院へ行ったりしますが、それに応じたサービスを切れ目無く提供できるシステムを作ること。
簡単にまとめるとこのようなことなのです。
介護保険の中でケアマネージメントという様々なサービスの中からオーダーメイドで介護計画を組み立てる下地をつくったので、このツールを全面展開していくことで、そういった地域のシステムを作っていこうという方針です。
ところが申し上げたように、介護保険のマネージメントをしている中で、高齢者の状況は次々に変わっていきます。施設から在宅へ、在宅から病院へと。今の介護保険では、暗黙の了解で、ケアマネージャーは在宅の高齢者につくことが多いのです。施設に入ると、一旦マネージメントがきれます。施設で面倒を見るので。そこで、施設のマネージャーと連絡を取ることが出来ればサービスが在宅へ戻った時にも繋がるのですが、現状では施設に入ると「この人の病気は何だったろう?」ということから始まるので、情報やサービスが上手く繋がらないことが多いのです。まして調子が良いように言ってしまうと、またそこで情報がきれてしまいます。本当はそういうことが起こらないようにケアを繋いでいかなければなりません。
更に、介護保険以外の様々な支援があって、初めて介護保険サービスが成り立ちます。
そしてこれから高齢者介護の重度化が進んで行くと、もっと本格的な医療とのかかわりが必要になります。
先ほど痴呆症の方の7割が何らかの疾患を抱えているというお話がありましたが、医療保険本体が関わるサービスと連携がとり、つなげていけることが必要です。夜間に介護と看護が必要だというお話も出ていましたが、長期的に継続できることが重要と思われます。最終的にはターミナルケアで在宅にて最後まで看取れることが理想です。そのためには介護保険も多職種の方が参加しているのですが、もう少し広く、そして本格的な意味での多職種協働が必要です。このレベルにおいては、専門職だけの協働ではなく、その人の家族や友人・地域社会でのつながりを含めた、各人のサポートネットワークが必要になるでしょう。
正に、そういった機能を持ってもらうために地域包括支援センターを作るのです。
地域包括支援センターという名称になっていますが、ここでいう支援というのはケアマネージメントのことです。在宅介護支援センターと比較すると、地域包括支援センターは在宅に限らず施設・地域全体を含めた範囲において、介護以外の様々なサービスを組み込んでいきます。
以上を整理すると、地域包括マネージメントの機能を満たすには何をしたらよいのかというと、個別の制度や個別のサービスを超えたところで横断的にマネージメントができるようにすること。介護と医療と、保健や福祉、障害者に対するサービスなどを含めた、本来的意味での多職種協働が重要です。そして中核は社会福祉士とケアマネージャーとなります。
一人一人の状態は変わって行きます。容態が急変したり、回復したり。その変化に対応して、その都度必要なサービスを提供するためには、状態が変化する毎にアセスメントを行い、きちんとした評価を下さなければなりません。
先ほどの片山先生のお話でも、施設へ移動したり、状態が変化するたびにカンファレンスを行って評価し、次に繋いでいました。

包括センターについては、相談と包括継続的なマネージメントと予防の三つの機能が必要と言われています。最近は地域包括支援センターが行う「介護予防」について関心が高まってきていますが、地域包括支援センターの本質的な機能というのは、継続的ケアマネジメントを支えることだと私は思っています。
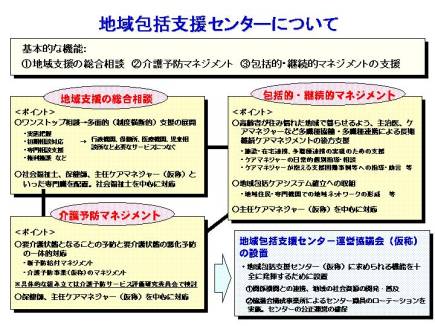
ケアマネージャーはやはり一人仕事ですので、非常に孤立しています。様々な問題を抱え込んでしまうことが多いので、それを解決するためのサポートが重要となります。
もうひとつは、人々の持っている様々なニーズを、一度そこで受け止める機能が期待されます。もしかしたら、その人のニーズは医療で解決するものかもしれないし、他の介護以外の福祉サービスで解決するものかもしれない。
虐待のケースであれば、権利擁護の福祉で対応しなければならないし、そういった支援を必要とした相談を受け止め、そこから必要な専門機関やケアマネージャーに繋いでいく機能を持っていることが、地域包括支援センターの重要なところです。
その意味でいいますと、このような文書のようになるのではないかと。
次にこの絵。一番上に「総合相談・支援事業」を入れてあります。
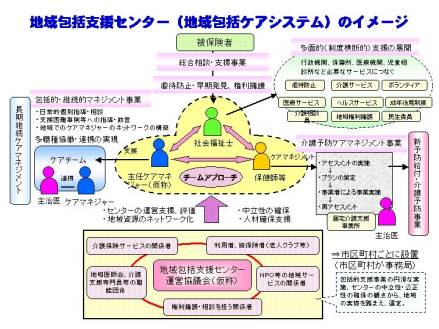
総合相談・支援事業の上に「被保険者」とあります。40歳以上の地域住民が被保険者となりますので、40歳以上の方のサービスはセンターで一度受け止めることになります。
介護であればケアマネージャーに繋ぎ、というようにセンターで一度受け止めることによって様々なニーズに対応することができるようになります。
この図のように右上の矢印の先に「多面的(制度横断的)支援の展開」とある中に、介護・医療・ヘルス・成年後見制度・民生委員もあります、場合によっては施設で問題があれば介護相談も含まれます。
そして左側には現場で行われているサービスを提供している主治医やケアマネージャーがいて、これらをセンターでバックアップします。
地域包括支援センターに、社会福祉士・主任ケアマネージャー・保健師の三人を置いているということそのものが、多職種協働を体現しています。よく市町村からくる質問でも、三人置くとしてその中の誰を所長にしましょうと言われるのですが、私に言わせれば「所長はいらない」と思います。センターというのは箱や場所ではなく、機能なのです。おそらく、実際に総合相談支援は社会福祉士の仕事ですよと言ってみても、社会福祉士が全ての仕事をまかなえるわけがないので、この段階で必要であればケアマネージャーが引き取って個別のサービスに関わらしめることになりますし、保健師が関わることもあります。また予防のマネージメントも基本的には保健師の担当ですが、マネージメントということであれば、主任ケアマネが個別のマネージメントの中身を評価したり、サービスの組み換えをサポートすることはいくらでもあります。
何よりも重要なことというのは、地域包括センターとは文字通りどこかのサービスに張り付いているものではなくて、対住民サービスとして、中立・公平に提供されるものです。ということで、ここにあるように地域全体の共有財産として機能するようにと運営協議会を置くことを考えております。
地域包括センターについてはまだ明確になっていないところがありますが、それはこの後の討論で残りを明らかにできればと思います。